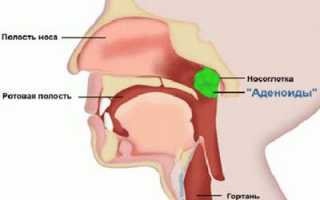
Острый гнойный риносинусит – это воспалительный процесс, который затрагивает не только слизистую оболочку носа, но и распространяется на придаточные пазухи. Это заболевание возникает как осложнение обычного насморка, спустя приблизительно неделю после простудного заболевания. Больной перестаёт замечать эффективность проводимого лечения, состояние сильно ухудшается, а болезнь весьма затягивается. Данная патология бывает не только у взрослых, но и у детей, в большинстве случаев недуг быстро переходит в хроническую стадию.
Причины патологии
Гнойный риносинусит возникает постепенно. Изначально слизь из носа редкая и бесцветная. Даже в том случае, если насморк вызван вирусами или бактериями, гнойная форма почти никогда не развивается, если лечение своевременное и проведено в полном объёме. Но большинству людей свойственно оставлять такой симптом, как насморк, без особого внимания, в надежде, что он пройдёт сам по себе.
Если иммунитет нормальный, то организм борется с инфекцией и, в конце концов, побеждает её. При этом редкие выделения постепенно становятся гуще. Приобретают беловатый цвет, а спустя несколько дней проходят полностью. Однако такое лёгкое течение ринита без какого-либо лечения бывает не у всех. Развитию острого гнойного риносинусита способствуют такие факторы:
- Очень грязный воздух в месте проживания.
- Респираторные болезни, которые перешли в хроническую фазу.
- Заболевания эндокринного характера.
- Разрастание в носовой полости полипов и прочих наростов.
- Аденоидит, который сопровождается обширным разрастанием лимфоидной ткани.
- Проживание или работа в условиях высокой температуры воздуха.
- Необоснованное использование некоторых лекарственных препаратов.
- Распространение грибковой инфекции.
- Аллергия.
- Злоупотребление табачными изделиями.
- Вдыхание паров химических веществ.
Все эти причины провоцируют сильный отёк слизистой носа и канальцев, по которым слизь из придатков выводится наружу. За счёт этого движение воздушных масс в полости ухудшается, происходит застой слизи и в ней быстро начинают увеличивать популяцию разные анаэробные бактерии, что продуцируют гной.
Постепенно в носовых придатках происходит скопление гнойных выделений, что только усиливает воспаление в носу. Вязкая жидкость оказывает давление на нервные клеточки слизистой, благодаря чему возникает боль, которая усиливается при любых движениях головой. Особый дискомфорт у больного возникает при движениях головы вперёд.
Если нормальное лечение отсутствует, то постепенно болезнь переходит в хроническую форму. В таком случае гной постепенно заполняет и соседние придатки носа, попадает в организм и разносится с кровотоком по всему организму. Это в итоге приводит к развитию серьёзных сопутствующих патологий.
Запущенный гнойный риносинусит может привести к воспалению мозга и смертельному исходу.
Мнение врачей:
Гнойный риносинусит характеризуется воспалением слизистой оболочки носа и придаточных пазух носа, сопровождающимся образованием гноя. Симптомы этого заболевания включают насморк с гнойным отделяемым, заложенность носа, головную боль, повышенную температуру и общую слабость. Для точного диагноза и определения тактики лечения необходимо обратиться к врачу-оториноларингологу. Лечение гнойного риносинусита обычно включает прием антибиотиков, местные сосудосуживающие препараты, промывание носа солевыми растворами, а также применение противовоспалительных средств. Важно не заниматься самолечением и следовать рекомендациям специалиста для быстрого выздоровления и предотвращения осложнений.

Симптомы недуга
Симптоматика гнойного риносинусита достаточно специфична. Опытный доктор сможет распознать болезнь только на основании осмотра больного и выслушивании жалоб. Немедленно обратиться в больницу необходимо, если есть хотя бы три из таких симптомов:
- чувство давления в области лица;
- отёчность лица, особенно около переносицы и щёк;
- стремительный подъём температуры до критических отметок;
- симптомы общей интоксикации организма – тошнота, рвота и сильнейшие головные боли;
- расстройства неврологического характера, в основном бессонница и чрезмерная раздражительность;
- потеря работоспособности, аномальная слабость;
- потеря обоняние, которая может быть как частичной, так и полной;
- припухлость вокруг глаз, особенно в области внутренних уголков;
- зловонный запах из носа, который ощущает не только больной, но и окружающие;
- постоянное выделение из носа густой слизи, которая имеет жёлтый или оранжевый цвет.
Боль в лице с достаточно чёткой локализацией всегда указывает на поражение придаточной пазухи носа. Место боли зависит от того, в каком придатке присутствует очаг воспаления. При ощупывании области придатков носа болевые ощущения значительно усиливаются, а объём отходящего гноя заметно увеличивается.
В зависимости от локализации воспалительного процесса различают такие формы заболевания:
- Гайморит – при этой форме болезни заметна сильная отёчность щёк и всего лица. Ощущается давление в области верхней челюсти.
- Фронтит – в данном случае поражаются лобные придаточные пазухи носа. Больной чувствует сильную боль над переносицей, которая при движениях головы вперёд бывает просто мучительной.
- Этмоидит – воспаляется одна или несколько ячеек решётчатого лабиринта. Болезнь проявляется сильнейшей болью во внутренних углах глаз и припуханием этих участков.
- Сфеноидит – эту форму патологии диагностировать тяжелее всего, из-за особенностей расположения клиновидной пазухи. При этой форме болезни больной ощущает постоянную давящую боль внутри черепной коробки.
В какой бы форме не проявился гнойный риносинусит, он требует немедленного лечения. Если появились характерные симптомы этого заболевания, нужно не откладывая обратиться к врачу.
Категорически запрещено заниматься самолечением, следуя советам знакомых. Это может привести к непредсказуемым результатам и, кроме того, драгоценное время будет упущено.
Диагностика
Точно поставить диагноз лишь на основании жалоб больного очень тяжело, поэтому прибегают к вспомогательным методам обследования. Если не провести все диагностические процедуры, то назначенное лечение поможет устранить только острый воспалительный процесс, в то время как инфекция останется в организме и приведёт к ряду осложнений. Для постановки точного диагноза применяются такие диагностические методы:
- Развёрнутый анализ крови. Позволяет определить, насколько сильное воспаление есть в организме.
- Бакпосев отделяемой из носа слизи. Помогает определить возбудителя болезни и его чувствительность к медикаментам.
- Рентген. На рентгеновском снимке можно увидеть, какие придатки носа повреждены, и определить, нет ли в носовой полости новообразований.
- Эндоскопия. Эта процедура помогает оценить общее состояние слизистой носа.
- Компьютерная томография. Помогает уточнить ранее поставленный диагноз.
Если есть симптомы любой формы гнойного риносинусита, нужно не откладывая обратиться к лор-врачу. Специалист тщательно осмотрит пациента, составит анамнез, а если есть необходимость, то осмотрит носовую полость с помощью риноскопа или же эндоскопа. Забор слизи осуществляется при проведении такого вида обследования полости носа.
Полость носа может быть слишком отёкшей, при этом проникнуть в неё не представляется возможным. В таком случае больному делают пункцию, чтобы взять биоматериал для обследования и одновременно откачивают скопившийся в придатке гной.
После откачивания гноя из придатка носа полость обязательно промывают антисептическими составами.

Опыт других людей
Гнойный риносинусит – серьезное заболевание, вызванное воспалением слизистой оболочки носа и околоносовых пазух. Люди, столкнувшиеся с этим недугом, часто отмечают ряд характерных симптомов: насморк с гнойным отделяем, заложенность носа, головная боль, общая слабость. Некоторые пациенты жалуются на ухудшение обоняния и появление кашля. Лечение гнойного риносинусита требует комплексного подхода, включающего прием антибиотиков, противовоспалительных препаратов, местных сосудосуживающих средств. Важно обратиться к врачу при первых признаках заболевания, чтобы избежать осложнений и быстрее вернуться к здоровью.
Консервативное лечение
Лечение гнойного риносинусита может быть консервативным и хирургическим. Терапия этого заболевания всегда комплексная, лечат не только симптомы, но и первопричину недуга. Больному гнойным риносинуситом могут быть прописаны такие лекарственные препараты:
- Антибиотики. Необходимы для борьбы с патогенными микроорганизмами. Антибактериальные препараты подбирают с учётом чувствительности возбудителя, которая определяется лабораторным путём. На начальной стадии болезни назначаются антибиотики пенициллинового ряда. Если они не дают эффекта на протяжении нескольких дней, то подключают цефалоспорины, которые имеют больший спектр действия. Дозировку и продолжительность лечения определяет лечащий врач.
- Противоаллергические средства. Нужны для снятия отёка и уменьшения выделения слизи. Благодаря действию антигистаминных препаратов циркуляция воздуха улучшается, и слизь начинает лучше отходить из придаточных пазух. Чаще всего назначают Лоратадин или Кларитин. Супрастин может вызывать сухость слизистых, что при риносинусите нежелательно.
- Сосудосуживающие капли и морская вода. Применяются для уменьшения выделений из носовых проходов, снятия отёка и увлажнения слизистой.
- Для повышения иммунитета. Применяются витаминные комплексы и иммуномодуляторы. Эти препараты помогают укрепить организм и быстрее побороть инфекцию. Можно использовать лекарства на основании эхинацеи или корня женьшеня. Иногда врачи рекомендуют применять ИРС-19.
- Жаропонижающие средства. Рекомендуются при сильном повышении температуры. Способствуют быстрому устранению воспаления. Если температура тела не превышает 38 градусов, использовать Ибупрофен или парацетамол не стоит.
Такую схему лечения можно считать общей, нельзя забывать, что с каждым днём на прилавках аптек появляется всё больше эффективных препаратов от разных заболеваний. Заниматься самолечением не стоит, так как такая терапия не только может оказаться неэффективной, но ещё и привести к ряду серьёзных осложнений.
Гнойный риносинусит не лечится народными методами, поэтому можно не тратить драгоценное время в поисках чудодейственного снадобья.

Хирургическое вмешательство
Если консервативное лечение эффекта не даёт, то прибегают к хирургическому вмешательству. Операция крайне необходима при гнойном риносинусите, который уже перешёл в хроническую стадию. В таком случае болезнь будет обостряться до тех пор, пока полипы не будут удалены.
Часто нужно прибегать к услугам хирурга и при этмоидите, так как доступ к некоторым ячейкам решётчатого лабиринта ограничен. В таком случае полость необходимо вскрывать извне, чтобы откачать гной и обработать антисептическими растворами. Современные методы позволяют проводить малотравматичные и почти бескровные операции.
Часто делают проколы гайморовых и фронтальных пазух, что тоже относится к инвазивному лечению. К такой манипуляции прибегают в том случае, если гноя слишком много, и удалить его иными методами не удаётся. Пункцию делают в стационаре, под местным наркозом. После того. Как гной откачан, в полость заливают лекарство. В определённых случаях врач может оставить в полости тонкий зонд, для отвода гноя. Как только выделения прекращаются, трубочку удаляют, и ранка быстро зарастает.
Перед операцией больному промывают полость носа катетером. В таком случае под давлением антисептического состава гной может вымыться наружу без прокола. После этого в придаточную полость носа тоже заливают антисептический раствор.
Хотя пункция носовой пазухи не является полноценной операцией, её проводят в условиях стационара, с соблюдением всех правил антисептики.
Профилактика гнойного риносинусита
Риносинусит – это уже нехороший диагноз. В том случае если долго не проходит простудный насморк, следует принять меры, чтобы не допустить гнойной формы болезни:
- Носовые ходы следует постоянно промывать солёной водичкой или отваром лекарственных трав.
- Избегать переохлаждения и сквозняков.
- Не сидеть около кондиционера.
- Не курить и не вдыхать табачный дым до полного выздоровления;
- Не купаться в бассейнах и открытых водоёмах.
- Не летать на самолёте до полнейшего выздоровления, а также отказаться от перемены климата.
- Принимать иммуномодуляторов.
- Поддерживать нормальную температуру, а также влажность воздуха в жилище.
Если при соблюдении всех рекомендаций насморк не проходит больше 2 недель, нужна консультация доктора!
Коварство гнойного риносинусита в том, что гной может и не изливаться в большом объёме наружу. Больной только по утрам будет замечать засохшие гнойные корочки в носу. Такой вялотекущий воспалительный процесс со временем может привести к серьёзным осложнениям.
Частые вопросы
Как лечить гнойный синусит?
Лечение острого синусита При острых синуситах в основном назначаются противоотечные препараты для устранения заложенности носа, антибиотики, болеутоляющие препараты и иммунокорректоры. Для уменьшения отека слизистой оболочки в нос закапывают сосудосуживающие средства (нафтизин, галазолин, санорин).
Как избавиться от гноя при синусите?
ЛЕЧЕНИЕ гнойного гайморита Назначают антибиотики, противовоспалительные препараты, муколитические средства, деконгестанты для улучшения оттока гнойного содержимого из пазухи. Лечение гнойного гайморита без прокола дополняется промываниями носовой полости растворами антисептиков (мирамистин, хлоргексидин и другие).
Как определить гнойный синусит?
Неприятный запах из носа и ртаболи и ощущение распирания в районе придаточных пазух носа (гайморовых), в переносице, усиливающиеся если наклонить голову, головные боли, высокая температура тела, слабость, заложенность и выделения из носа (зеленого, желтого цвета, мутные, гнойные).
Каковы клинические проявления гнойного риносинусита?
Затруднение носового дыхания, заложенность носа, наличие слизистых или гнойных выделений из полости носа, лихорадка, общая слабость, наличие кашля, расстройство обоняния, заложенность в ушах, Ещё
Полезные советы
СОВЕТ №1
При первых признаках гнойного риносинусита обратитесь к врачу для точного диагноза и назначения соответствующего лечения.
СОВЕТ №2
При лечении гнойного риносинусита важно строго следовать назначениям врача и не прерывать курс антибиотиков даже при улучшении самочувствия.
СОВЕТ №3
Для облегчения симптомов гнойного риносинусита можно выполнять процедуры по увлажнению слизистой оболочки носа, например, промывание носа солевыми растворами.