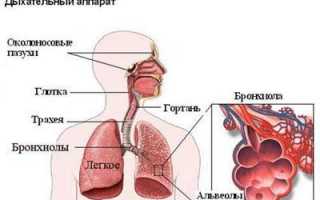
Синдром обструкции – это непроходимость дыхательных путей, вызванная скопление большого количества густого слизистого содержимого. Дыхательная система маленького ребенка несовершенна, поэтому даже незначительный воспалительный процесс может спровоцировать развитие осложнений. Как нормализовать дыхание маленького пациента и уберечь его от последующих приступов? Сегодня изучаем обструктивный бронхит у детей, рассмотрев все детали этого непростого заболевания.
Причины заболевания
Чаще всего обструктивный бронхит возникает не одномоментно, а развивается на фоне уже имеющегося воспалительного процесса. Период распространения инфекции составляет примерно 3-4 дня, после чего начинают наблюдаться явные симптомы закупорки бронхов. Итак, основные причины возникновения обструктивного бронхита:
- Вирусные заболевания. К этому классу причин относятся все инфекции, поражающие верхние дыхательные пути (ОРВИ, грипп, тонзиллит, фарингит и другие). Механизм развития заболевания очень прост: воспаление со слизистой горла идет вниз, затрагивая крупные и мелкие бронхи.
- Инфекции бактериальной этиологии. Наиболее распространенные из них – пневмококковая инфекция, стафилококковая, стрептококковая и гемофильная.
- Попадание в дыхательные пути инородного тела. Сам по себе кусочек пищи или деталь от конструктора не являются причиной развития бронхита, но они оказывают раздражающее действие на слизистую, провоцируя начало воспалительного процесса. Кроме того, на поверхности мелкого предмета могла присутствовать патогенная микрофлора, которая сохраняется в организме уже после удаления инородных частиц.
- Аллергическая реакция. В частности, речь идет об ингаляционных аллергенах, проникающих в дыхательные пути вместе с частицами пыли или пыльцой растений. Высока вероятность возникновения обструктивного бронхита и на фоне пищевой аллергии.
- Патологии развития органов дыхания.
- Наличие в организме паразитарных инфекций.
- Пребывание в районе с неблагоприятным экологическим фоном.
Больше всего заболеванию подвержены дети в возрасте до года, а также ребята старшего возраста с низким иммунитетом и имеющимися заболеваниями различных органов.
Мнение врачей:
Обструктивный бронхит у детей часто вызывает беспокойство у родителей из-за его симптомов, таких как кашель, затрудненное дыхание и свистящие звуки при выдохе. Врачи отмечают, что основными причинами этого заболевания у детей являются вирусные инфекции, аллергические реакции и passivnoe курение. Для лечения обструктивного бронхита у детей важно обеспечить покой, увлажненный воздух и обильное питье. Врачи рекомендуют применение бронходилататоров для расширения дыхательных путей и уменьшения воспаления. В случае осложнений или ухудшения состояния, необходимо обратиться за медицинской помощью.

Симптомы заболевания
Обструктивный бронхит у ребенка – это заболевание, имеющее острое и хроническое течение. Единственное пазличие между этими двумя формами – частота приступов обструкции. И нередко первый эпизод заболевания многократно повторяется в течение последующих нескольких лет. Основные признаки развития заболевания:
- Непродуктивный навязчивый кашель. Приступы наблюдаются в любое время суток, еще больше усиливаясь перед сном и в утренние часы. У детей грудного возраста приступы часто провоцируют рвоту.
- Повышение температуры тела и другие признаки интоксикации. Вялость, сонливость, капризность – все это симптомы плохого самочувствия, вызванные началом воспалительного процесса.
- Насморк и покраснение горла. Данный симптом характерен для вирусной этиологии заболевания. При аллергическом бронхите слизистая горла обычно не гиперемирована или отмечается слабое проявление красноты.
- Нарушение дыхания, одышка – ведущие клинические симптомы обструктивного бронхита. В бронхах скапливается большое количество вязкого секрета, который невозможно удалить обычным откашливанием из-за спазма и отечности. Дыхание становится поверхностным, прерывистым и свистящим.
Наибольшую опасность симптомы обструктивного бронхита представляют для детей грудного возраста. Нарушение дыхательной функции приводит к частым приступам рвоты и нехватке кислорода. Прогрессирующая патология может грозить сбоем сердечного ритма и изменениями в клетках головного мозга.
Когда нужна госпитализация
Несмотря на то, что обструктивный бронхит вполне поддается лечению в домашних условиях, порой может потребоваться срочная госпитализация. Звонить в скорую помощь необходимо в таких ситуациях:
- синдром обструкции развивается у ребенка в возрасте до года;
- сильная интоксикация организма (малыш полностью отказывается от еды, температура достигает высоких показаний, появляется тошнота и рвота);
- выраженная одышка;
- синюшность носогубного треугольника и ногтей, указывающая на нехватку кислорода.
Если речь идет о повторном эпизоде обструктивного бронхита, то родители наверняка уже знают, чем лечить заболевание и как помочь ребенку восстановить дыхание. Но это не отменяет консультации у педиатра, так как подобная клиническая картина может наблюдаться при пневмонии.

Опыт других людей
Обструктивный бронхит у детей вызывает беспокойство у многих родителей, так как симптомы этого заболевания могут быть серьезными. Люди отмечают, что основные причины обструктивного бронхита у детей связаны с вирусными инфекциями, аллергиями и passivным курением. Для успешного лечения важно обратиться к врачу при первых признаках заболевания, таких как кашель, затрудненное дыхание и свистящие звуки в груди. Лечение обструктивного бронхита у детей обычно включает в себя прием противовоспалительных препаратов, ингаляции и соблюдение режима отдыха. Важно помнить, что своевременное обращение к врачу и соблюдение рекомендаций специалиста помогут ребенку быстрее побороть это заболевание и избежать осложнений.
Медикаментозное лечение обструктивного бронхита
При остром обструктивном бронхите у детей симптомы и лечение – это то, что нужно доверить профессионалу. Первым делом педиатр должен оценить состояние ребенка и тяжесть проявления заболевания. Соответствующая медикаментозная терапия и схема лечения назначается, исходя из причины патологии и клинической картины. Одной волшебной таблетки, способной вылечить серьезную болезнь, не существует. Поэтому лечение обструктивного бронхита у детей в домашних условиях возможно, но только после подтверждения диагноза и подбора комплекса препаратов. При низкой эффективности назначенного лечения или заметном ухудшении здоровья ребенка диагноз и список препаратов пересматриваются.

Противовирусные и антибактериальные средства
Так как чаще всего бронхиты вызваны вирусными инфекциями, то на начальной стадии заболевания детям назначаются противовирусные препараты. С диагнозом «обструктивный бронхит у детей до года» показано применение препаратов в форме свечей или капель. Наиболее популярные из них – Генферон, Гриппферон или Орвирем. От года до трех выбираются капли и сиропы с противовирусным действием. Среди них Иммунофлазид и Амизончик. Для детей от трех лет возможно назначение средств в таблетированной форме, к примеру, Анаферон или Арбидол.
Обструктивный бронхит у ребенка не является прямым показанием к назначению антибактериальной терапии. Антибиотики прописываются в случае острой необходимости, если заболевание изначально было вызвано бактериальной микрофлорой или наблюдаются ухудшения в состоянии маленького пациента. О присоединении бактериальной инфекции могут свидетельствовать такие признаки:
- стойкое повышение температуры в течение трех суток;
- выраженные симптомы интоксикации организма;
- повышение уровня лейкоцитов в последующих клинических анализах крови;
- отделение гнойной мокроты, о чем будет свидетельствовать характерный желтый цвет отхаркиваемой слизи;
- появление влажных хрипов, указывающих на возможное развитие пневмонии.
При необходимости приема антибиотиков маленькому пациенту назначают препараты последнего поколения, имеющие минимум побочных эффектов. Среди них Цефазолин или Аугментин.
Препараты от кашля
Обструктивный бронхит у ребенка – это сухой кашель без отделения мокроты или с незначительным ее отхождением. Это не говорит об отсутствии слизи в бронхах, а лишь указывает на высокую вязкость слизистого содержимого, которое ребенок не в состоянии самостоятельно удалить покашливанием. Поэтому первым делом назначаются муколитические средства, действие которых направлено на разжижение этой мокроты. Наиболее популярные препараты Амброксол, Лазолван, Амбробене.
Если кашель становится влажным, но при этом продолжают наблюдаться проблемы с отхождением мокроты, муколитики заменяют препаратами с отхаркивающим действием. В педиатрии отдают предпочтение средствам растительного происхождения, среди которых Бронхосан, Геделикс, Гербион, Доктор Мом или Проспан.
Запрещено лечить обструктивный бронхит у детей противокашлевыми средствами. Подавляя деятельность кашлевых рецепторов, они провоцируют еще большее скопление мокроты, затрудняя дыхание ребенка. Это касается всех видов лекарственных препаратов, в том числе на основе кодеина и бутамирата.
Препараты для купирования обструктивного синдрома

В качестве альтернативы небулайзерам могут быть использованы такие бронхолитические препараты, как Кленбутерол, Эреспал или Аскорил. Кленбутерол назначается детям в возрасте до 12 лет в форме сиропа в соответствии с возрастной дозировкой. Сироп Аскорил показан детям в возрасте от двух лет. В случае острой необходимости возможно применение таблетированной формы в лечении детей старше 6 лет. Эреспал при обструктивном бронхите, также как и предыдущий препарат, противопоказан детям до двухлетнего возраста.
На усмотрение врача может быть назначен Теопэк или Эуфиллин. Показанием к их назначению могут послужить частые обструктивные бронхиты, угроза бронхиальной астмы.
Все эти средства имеют серьезные ограничения и побочные действия. Поэтому лечение детей в возрасте до 6 лет рекомендуется проводить в условиях стационара под постоянным контролем лечащего врача.
Лекарственные препараты других групп
При составлении схемы лечении учитываются все провоцирующие факторы и симптомы заболевания, и в случае необходимости добавляются другие медикаментозные средства. Так, при аллергической природе обструктивного бронхита маленькому пациенту показан прием антигистаминных препаратов, типа Цетрин, Зиртек, Зилола и другие. Если наблюдается влажный кашель с обильным отделением мокроты, применяются другие противоаллергические средства, к примеру, Супрастин или Тавегил.
При обструкции средней или тяжелой степени показано применении гормональных кортикостероидов. Если состояние маленького пациента более-менее удовлетворительно, можно обойтись раствором для ингаляций, к примеру, Пульмикортом. Если купировать синдром следует быстро, ребенку назначают инъекции Дексаметазона. Уколы глюкокортикостероида также могут понадобиться при явных признаках аллергической реакции (в том числе высыпаниях на коже).
Народная медицина
Обструктивный бронхит у ребенка не терпит экспериментов, и при первых же симптомах одышки следует обратиться к врачу. Любая самодеятельность может привести к развитию осложнений, поэтому бабушкины рецепты лучше отложить до визита доктора. После постановки диагноза к составленной схеме лечения можно добавить парочку эффективных рецептов народной медицины, но все они должны быть обсуждены с педиатром. Кроме того, врач должен следить за динамикой, регулярно наблюдая за состоянием здоровье ребенка.
Так как лечение народными средствами основано на приготовлении травяных настоев и медовых смесей, применение этих методов при аллергическом обструктивном бронхите опасно для жизни ребенка.
Выраженным отхаркивающим действием обладают такие составы:
- сок черной редьки или репчатого лука с медом;
- отвар шалфея на молоке;
- морковь, настоянная на меду;
- калина с медом;
- настой цедры мандарина или цветов гречихи.
Важно помнить, что народные средства помогают избавиться от симптома заболевания, но никак не устранят его причину. Так что в качестве самостоятельного метода лечение они не годятся и могут назначаться только в комплексе с медикаментозной терапией.
Дополнительные условия для выздоровления
Обструктивный бронхит у детей легкой степени не является показанием к госпитализации. Поэтому если ребенку назначено домашнее лечение, задача родителей – организовать комфортные условия для скорейшего выздоровления. Основные рекомендации:
- Если у ребенка нет высокой температуры, не заставляйте его лежать в постели. Но и подвижные игры малышу противопоказаны, так как могут усилить бронхоспазм, спровоцировав ухудшение состояния.
- Обязательно проветривайте комнату ребенка и проводите там влажную уборку, не используя дезинфекторы и другие средства бытовой химии.
- Следим за уровнем влажности воздуха. В сухом и жарком помещении выздоровление происходит гораздо медленнее.
- Если общее состояние ребенка удовлетворительно, можно пойти с малышом на улицу. Свежий воздух будет полезен для восстановления. Но, как и дома, следите за активностью ребенка, не допуская появления нового приступа одышки.
- Не допускайте, чтобы ребенок вдыхал табачный дым.
Особое внимание стоит уделить и питанию юного пациента. Для грудных детей остается кормление по требованию. В 4 месяца у многих малышей происходит знакомство с первыми фруктами и соками, но до полного выздоровления введение прикорма лучше отложить. Детям постарше готовить нужно легкую пищу, богатую витаминами. Это могут быть куриные бульончики, пюре, паровые овощи, свежие салаты и фрукты. Если ребенок не соглашается есть ваши полезные кулинарные изыски, включите фантазию и превратите прием пищи в забаву. Для этого достаточно оригинально и весело подать порцию, соорудив из готовых продуктов смешную рожицу или какого-нибудь персонажа.
Также не забывайте про питье. Чтобы разжижить мокроту, необходимо обеспечить организм достаточным количеством жидкости. Это может быть фруктовый морс, натуральный сок, компоты или просто минеральная вода.
Чтобы исключить повторный бронхоспазм, стоит исключить из рациона все продукты с высоким уровнем аллергенности. К ним относятся цитрусовые, клубника, шоколад. С магазинными сладостями также лучше не экспериментировать.
Профилактика
Небольшой кашель у ребенка после обструктивного бронхита может сохраняться еще в течение некоторого времени. Откашливание может быть несильным, но вместе с этим выходят остатки мокроты. Здесь главное наблюдать за дыханием и не пренебрегать необходимостью осмотра у педиатра даже после исчезновения всех симптомов. Профилактика рецидива очень проста:
- здоровый сон;
- крепкий иммунитет (правильная еда, витамины);
- ограничение контакта с аллергенами и другими провоцирующими факторами;
- ежедневная влажная уборка в квартире;
- прогулки на свежем воздухе подальше от автомобильных дорог;
- ежегодные поездки на море.
Осложнения
Заметив, что ребенок начал кашлять, нужно сразу бить тревогу. Иначе осложнений не избежать. Наиболее опасные последствия:
- пневмония;
- плеврит;
- абсцесс легких;
- бронхиальная астма;
- эмфизема легких;
- сердечная и дыхательная недостаточность (с вероятностью летального исхода);
Задача родителей – не допустить печального развития событий. Для этого достаточно при первых симптомах болезни обратиться к педиатру за консультацией и четко соблюсти все его рекомендации.
Частые вопросы
Как лечить обструктивный бронхит у ребенка?
При остром обструктивном бронхите проводятся ингаляции с препаратами, расширяющими бронхи («Беродуал», «Вентолин», «Эуфиллин», «Гидрокортизон»), применяются также лекарства, разжижающие мокроту («Лазолван», «Флуимуцил»). Последние применяются не с первого дня болезни.
Какие препараты назначают при обструктивном бронхите?
Чтобы купировать бронхоспазм при обструктивном синдроме, применяют бронхолитики (Эуфиллин, Сальбутамол и другие). Еще назначают противоаллергические средства от бронхита, который имеет аллергическую природу (супрастин, диазолин и другие). Обязательно принимают иммунорегуляторы (Левамизол, Метилурацил).
Почему ребенок часто болеет обструктивным бронхитом?
Основные причины развития обструктивного бронхита у детей – попадание в слизистую бронхов патогенных вирусов, бактерий или грибков. Если у малыша слабый иммунитет, он часто болеет или имеет хронические заболевания, то риск инфицирования возрастает.
Что нельзя делать при обструктивном бронхите?
Гулять на улице при лихорадке. Посещать баню или сауну. Принимать душ или ванну при лихорадке. Посещать бассейн при острой форме болезни или обострении хронического заболевания. Заниматься спортом при острой форме болезни или обострении хронического заболевания.
Полезные советы
СОВЕТ №1
При первых признаках обструктивного бронхита у ребенка обратитесь к врачу для точного диагноза и определения необходимого лечения.
СОВЕТ №2
Следите за влажностью в помещении, где находится ребенок, чтобы избежать обострения симптомов обструктивного бронхита.
СОВЕТ №3
Следуйте рекомендациям врача относительно лечения обструктивного бронхита у ребенка, не пропускайте приемы лекарств и процедуры.