Крупозная пневмония – это заболевание дыхательной системы, в процессе которого происходит поражение долей легких. Развивающийся в органе воспалительный процесс патологически изменяет легочную ткань. Если не начать вовремя лечение, то заболевание заканчивается летальным исходом спустя 4-6 дней болезни. Происходит это из-за возникновения легочной недостаточности, нарушений в работе сердечно-сосудистой системы и кислородного голодания, возникающего в головном мозге. Пораженные участки легкого не справляются со своей функцией, поэтому нарушается процесс насыщения крови необходимым кислородом.
Данное заболевание нельзя лечить самостоятельно в домашних условиях, терапия требует тщательного контроля со стороны медицинского персонала!
Развитие заболевания
Крупозное воспаление легких развивается в несколько стадий. Все они сопровождаются сильной интоксикацией, которая образуется из-за жизнедеятельности пневмококковой инфекции. Пневмококк – основной возбудитель крупозной пневмонии. Помимо него, в редких случаях, развитие заболевания могут спровоцировать палочка Финдлера, золотистый стафилококк или стрептококк. Проникновение данных микроорганизмов связано со снижением работы иммунной системы человека. Их попадание в легкие происходит через дыхательные пути.
Если сравнивать крупозное воспаление легких и простую пневмонию, то можно увидеть различия в локализации очагов воспаления. При крупозном воспалении инфекция локализуется сразу в нескольких очагах (от 3 до 5).
Воспалительный процесс за очень короткий срок проникает вглубь легкого. Симптомы крупозной пневмонии проявляются не только внешне, но и внутренне. В самом начале заболевания легкое начинают покрывать воспалительные пятна, которые оказывают воздействие на клетки иммунной системы. Из-за обширных площадей поражения альвеолы начинают накапливать жидкость, которая по структуре похожа на слизь или мокроту. Далее образуется отек бронхов, в результате которого сужается их просвет.
У пациента:
- начинается сильная боль, локализованная в грудной клетке;
- затрудняется дыхание.
- случаются приступы удушья.
При проникновении палочки Финдлера, помимо вышеперечисленных симптомов, развивается сильнейшая интоксикация.
После проникновения в альвеолы палочка запускает сильное воспаление легочной ткани и мгновенную аллергическую реакцию. Из-за своей токсичности микроорганизм способен за очень короткое время разрушить всю клеточную структуру легкого.
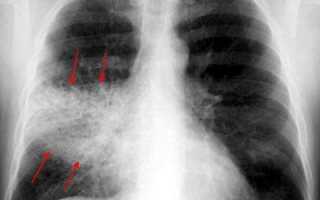
В результате его жизнедеятельности поверхность легких начинает покрывать крупозная сыпь, которая перерастает в язвы, выделяющие инфильтрат. Именно поэтому вместе с симптомами плевропневмонии проявляется отравление организма. Эту картину можно увидеть на рентгеновском снимке: на затемненном органе проявляются небольшие еще более участки – тени. Исходя из этого, больному диагностируют крупозную пневмонию.
Мнение врачей:
Коварство крупозной пневмонии заключается в том, что ее симптомы могут быть схожи с обычной простудой, что затрудняет своевременную диагностику. Врачи подчеркивают, что важно обращаться за медицинской помощью при появлении даже легких признаков заболевания, таких как высокая температура, кашель с гнойной мокротой, одышка. Раннее выявление крупозной пневмонии позволяет начать лечение вовремя, что существенно повышает шансы на полное выздоровление пациента. Врачи рекомендуют не откладывать поход к специалисту, чтобы избежать осложнений и обеспечить эффективное лечение этого опасного заболевания.

Симптомы заболевания
Поставить диагноз «крупозная пневмония» может врач, исходя из полного обследования пациента и сбора его жалоб.
Появление признаков заболевания может быть различным, исходя из того, кто выступает источником заражения. Таким образом, симптоматику заболевания можно разделить на два направления:
- Проявление интоксикации. Помимо воспаления легких, у больного проявляются острая жажда, сильная мигрень, тошнота, рвота и диарея. Происходят нарушения в функционировании почек, которые являются главным органом в борьбе с интоксикацией. Кроме того, может происходить задержание вывода мочи.
- Симптомы локального проявления выражаются в виде бронхолегочных патологий. У больного образуется сильный кашель, выделяется обильная мокрота, имеющая желто-зеленый оттенок. Человек страдает от одышки и тяжелого дыхания. Могут развиваться бронхоспазмы, провоцирующие панические атаки и удушье. Болевой синдром сопровождает все время болезни.
Опасность данного заболевания заключается в том, что на ранних этапах диагностировать начало пневмонии очень трудно. В первые дни врачи подозревают лишь обычное воспаление легких, поэтому лечение подбирается под данную патологию.
Обнаружить крупозную пневмонию можно лишь на рентгене, а не каждый врач направит больного на данное обследование. Образованные очаги воспаления на долях органа – основные симптомы крупозной пневмонии.
Помимо этого, рентгеновский снимок может показать наличие жидкости в альвеолах. Появление данных симптомов происходит еще до образования кашля, поэтому пациент не задумывает о серьезной степени поражения своих легких, которые могут приобрести уже необратимый характер.
После диагностирования данного заболевания должно начаться незамедлительное лечение, чтобы предотвратить возникающие осложнения крупозной пневмонии.
Этапы болезни
- В первый день заболевания появляется сухой кашель.
- Появление мокроты происходит лишь на вторые сутки, при этом она со временем начинает приобретать характерный оттенок.
- Третий день характеризуется учащенным дыханием, с приступами спазмов. Больного мучает недостаток кислорода и появляется сильная одышка, тахикардия. В результате этого на дыхательную и сердечно-сосудистую систему оказывается очень большое давление. Элементарный подъем по ступенькам становится большим испытанием.
- На протяжении четвертого, пятого и шестого дня заболевания в бронхах происходит образование фиброзного изменения. Из-за того, что слизистая оболочка повреждается, и организм старается выполнить свою защитную функцию, на пораженных бактериями участках образуется фибра. То есть протекает рубцевание легочных стенок. В это время воспалительный процесс не останавливается, а значит, жидкости накапливается все больше. У больного отмечается цианотичный вид. На щеках присутствует румянец, кожные покровы влажные и красные. Нос, губы и щеки чаще всего покрыты герпетическим высыпанием. Дышит человек часто и тяжело.
После обследования грудной клетки диагностируется жесткое дыхание, крепитация. После этого прослушивается характерное бронхиальное дыхание. Наблюдается увеличение температуры тела. Если не наступает своевременное лечение, то она критически снижается, появляется общая слабость, слабый импульс и потоотделение. Больной страдает пониженным давлением.
Спустя время может наступить псевдокризим – резкое повышение. В этом случае назначают сульфаниламидные препараты и антибиотики.

Опыт других людей
Коварство крупозной пневмонии заключается в том, что ее симптомы могут быть запутанными и легко спутать с обычной простудой. Люди, которые столкнулись с этим заболеванием, подчеркивают важность своевременного определения его признаков. Острота реакции и оперативное обращение к врачу – залог успешного излечения. Не стоит откладывать визит к специалисту, если появляются сильные ознобы, кашель с гнойной мокротой, высокая температура и одышка. Пневмония требует серьезного отношения и компетентного лечения, поэтому важно не игнорировать первые сигналы о возможном развитии этого опасного заболевания.
Изменения ОАК

Если крупозное воспаление легких сопровождается сильной болью внутри грудной клетки, то говорят о воспалении плевры, которая отделяет легкие и брюшную полость. После воспаления плевральных лепестков заболевание провоцирует скопление патологической жидкости непосредственно в межреберном пространстве. Из-за данной патологии происходит увеличение давления на легкие и усиление легочной недостаточности. Таким образом, крупозное воспаление легких – это очень опасное заболевание, которое может развиться у взрослых и у детей.

Терапия
Лечение заболевания должно проходить строго в стационарном отделении пульмонологии или в реанимации. Данную болезнь категорически запрещено пытаться лечить самостоятельно, ведь каждая минута очень дорога. Главной задачей считается устранение воспалительного процесса в легких и подавление жизнедеятельности микроорганизмов, которые размножаются в бронхах, альвеолах. Помимо этого, врачам необходимо избежать наступления кислородного голодания мозга:
- Лечение крупозной пневмонии заключается в назначении пенициллиновых антибиотиков и сильных антибактериальных медикаментов. Основное направление лечения выбирается исходя из вида возбудителей заболевания. Также учитывает восприимчивость микроорганизма к определенным препаратам.
- В процессе лечения происходит отхаркивание патогенной мокроты, что со временем облегчает общее состояние больного.
- Для контроля лечения используют медицинское оборудование и сенсорные датчики, с помощью которых фиксируется газообмен в крови. Очень важно следить за тем, чтобы баланс кислорода и углекислого газа оставался на необходимом уровне. Если уровень кислорода снижается, то пациента подключают к аппарату искусственной вентиляции.
- Если наблюдается воспалительный процесс плевры, то производят прокол межреберного пространства и установка дренажа, для выведения жидкости и снижения давления.
- В качестве дополнительных средств назначаются отхаркивающие, бронхорасширяющие медикаменты. Дозировка лекарств и вид выбирается исключительно врачом на основании полученных анализов.
При снижении воспаления в организме симптомы заболевания начинают проявляться и со временем полностью исчезают.
Осложнения от данного заболевания остаются у 80% людей, которые победили недуг. Из-за воспаления стенки бронхов, а также альвеол окутываются фиброзной тканью. Фибра не принимает полное участие в газообмене, поэтому людей всю жизнь присутствуют симптомы легочной недостаточности.
Отдышка начинает появляться даже после незначительных занятий физической культурой. Люди становятся более восприимчивыми к внешним раздражителям, поэтому у них развивается аллергическая реакция. Также может происходить развитие астмы и периодических приступов удушья.
Особенно опасно данное заболевание для детей, так как детский организм не способен оказывать противодействие патогенным микроорганизмам, поэтому заболевание развивается более быстро.
Определенный процент переболевших страдают циррозом легкого или образованием бронхоэктазы. Протеолитические процессы способствуют развитию гангрены или абсцесса в легком. Также может страдать сердце: наблюдаются жировые перерождения в миокарде.
В настоящее время процент выживших после данного заболевания все еще небольшой. Происходит это из-за несвоевременной постановки диагноза. Пневмония является очень коварным заболеванием, которое в первые дни может выдавать себя за двустороннее воспаление легких, поэтому не каждый врач заподозрит крупозное воспаление.
Чаще всего диагноз ставится уже в критические часы, когда патологические процессы приобретают необратимый характер. Из-за большого скопления жидкости в легких, происходит затруднение дыхания и остановке работы дыхательной системы. Таким образом, первые дни заболевания – самые ценные, ведь при верной постановке диагноза на ранних этапах болезни удается не только спасти жизнь пациенту, но и избежать слишком тяжелых осложнений. Поэтому лучше всего сразу обратиться за помощью к специалисту при первых признаках болезни, даже если это обычная повышенная температура.
Для беременных женщин данное заболевание очень опасно. Помимо общей нагрузки на организм мамы, может произойти самопроизвольный аборт или преждевременные роды. Если женщина заболела на ранних сроках, когда происходит развитие малыша, то болезнь отрицательно скажется на формировании плода. А прием определенных препаратов может стать причиной прерывания беременности. Именно поэтому будущим мамам особенно внимательно необходимо следить за своим здоровьем.
Меры профилактики
К сожалению, на данный момент не существует никаких профилактических мер против данного заболевания. Однако каждый человек может соблюдать простые правила, которые укрепят его иммунитет, а значит, сделают более устойчивым к различным патогенным организмам. Следует:
- соблюдать полноценный режим сна и отдыха;
- правильно питаться, употреблять в пищу все необходимые элементы;
- избегать переохлаждения;
- не контактировать с больными людьми;
- соблюдать правила личной гигиены;
- оградить детей от посещения детских садов в момент обострения заболеваний;
- посещать больницы, если возникла необходимость, осенне-зимний или весенний периоды исключительно в защитной маске;
- осенью и зимой пить витамины, чтобы избежать развития авитаминоза;
- проветривать помещение для сна каждый вечер, тем самым избавляясь от различных бактерий;
- одеваться по погоде.
Простые рекомендации помогут избежать проникновения в организм бактерий, то есть сберегут от развития такого опасного заболевания.
Частые вопросы
Сколько длится крупозная пневмония?
Выделяют четыре стадии развития крупозной пневмонии – прилива, красного опеченения, серого опеченения, разрешения. Все стадии занимают 9-11 дней.
Как определить выздоровление от пневмонии?
Легкие полностью восстанавливаются за 3-6 месяцев. На этапе выздоровления появляется глубокий, влажный кашель, при котором хорошо отходит мокрота. Во время аускультации местами может прослушиваться жесткое дыхание, но без хрипов и крепитации. На повторных рентгеновских снимках не обнаруживаются участки воспаления.
Что характерно для крупозной пневмонии?
Симптомы крупозной пневмонии Крупозное воспаление легких начинается остро с повышения температуры более, чем 39°С, озноба, болезненности в области грудной клетки, слабости и учащения дыхательных движений.
Чем крупозная пневмония отличается от пневмонии?
При очаговой пневмонии поражаются преимущественно нижние отделы легких (чаще справа). Крупозная пневмония характеризуется поражением как минимум доли легкого с обязательным вовлечением в процесс плевры. Заболевание при этом наоборот начинается остро с потрясающего озноба и резкого повышения температуры тела до 39-40°C.
Полезные советы
СОВЕТ №1
Не игнорируйте симптомы респираторной инфекции, особенно если они усиливаются или не проходят длительное время. Обратитесь к врачу для профессиональной консультации и диагностики.
СОВЕТ №2
Поддерживайте свой иммунитет здоровым: правильное питание, физическая активность, здоровый сон и избегание стрессов помогут укрепить защитные функции организма.
СОВЕТ №3
Следите за своими легкими: регулярно проветривайте помещение, избегайте контакта с курящими, соблюдайте профилактические меры во время эпидемий респираторных заболеваний.