За последнюю сотню лет бронхиальная астма получила широкое распространение – около трехсот миллионов человек во всем мире больны ею, и эта цифра только растёт. Нет никакой связи с возрастом, социальным положением, полом – болезни подвержены все, от детей до стариков. Поскольку на любой стадии она крайне негативно влияет на качество жизни (а также часто приводит к летальному исходу), астма считается социальной проблемой, нуждающейся в скорейшем решении.
Существует даже всемирный День Борьбы с Астмой – его отмечают во второй вторник мая.
Механизм развития заболевания

- в организм попадает аллерген, иммунная система реагирует на него негативно – слизистые отекают и краснеют, болит голова, выделяется слизь, трудно дышать;
- приступы аллергии повторяются периодически – симптомы усиливаются, слизистые постоянно раздражены, проходит воспаление, которое раз за разом провоцирует аллерген;
- на фоне аллергии снижается иммунитет, воспаление добирается до лёгких и они тоже начинают реагировать на аллерген так же, как верхние дыхательные пути – эта реакция и называется бронхиальной астмой.
Второй – эндогенный:
- в организм попадают патогенные микроорганизмы – любые, от бактерий до вирусов;
- иммунная система активно реагирует на них по тому же принципу, что и на аллерген – слизистые отекают, выделяется слизь, поднимается температура;
- если воспаление долго не лечится, оно добирается до лёгких и провоцирует развитие астмы.
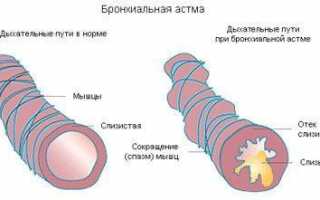
Болезнь в любом случае характеризуется хроническим воспалением, протекающим в лёгких и захватывающим всё бронхиальное древо. Основное отличие от других воспалений (пневмонии и бронхита, например) в том, что она сопровождается приступами удушья, развивающимися при определённых условиях, которые разные у каждой разновидности. Воспалительный процесс сопровождают:
- сужение просвета бронхов – либо из-за того, что отекает слизистая, либо из-за того, что их мускулатуру охватывает обширный спазм;
- закупорка части бронхов слизью – железы дыхательных путей, вырабатывающих её, действуют слишком активно, плюс сам состав слизи меняется;
- замещение мышечной ткани на соединительную – в результате ограничивается подвижность бронхов, от которой зависит весь процесс дыхания.
Дегенеративные изменения при бронхиальной астме таковы, что даже в состоянии покоя, вне приступов, больной переживает неприятные симптомы, которые разнятся в зависимости от того, на какой стадии находится заболевание и к какой группе оно относится.
Мнение врачей:
Бронхиальная астма – хроническое заболевание дыхательных путей, характеризующееся повышенной реактивностью бронхов и приступами одышки. Врачи подчеркивают важность правильной классификации астмы, так как это определяет стратегию лечения. Симптомы астмы могут варьироваться от кашля и одышки до удушья и свистящего дыхания. Диагностика основана на анамнезе, клинических проявлениях и функциональных тестах дыхания. Врачи используют различные методы, включая спирометрию и пикфлоуметрию, для оценки степени обструкции дыхательных путей. Лечение бронхиальной астмы включает применение бронходилататоров для облегчения симптомов и противовоспалительных препаратов для контроля воспаления. Важно индивидуализировать подход к каждому пациенту, учитывая его особенности и тяжесть заболевания.

Классификация бронхиальной астмы
Как и у любой серьёзной болезни, у бронхиальной астмы есть классификация – причём очень обширная и разветвлённая, от которой зависит, как будут лечить конкретного больного. Фенотипы бронхиальной астмы таковы:
- причина возникновения – выделяют экзогенную, эндогенную и смешанную астму;
- тяжесть течения – существует четыре степени, которые можно выяснить по опросникам и по результатам диагностики;
- уровень контроля над болезнью – бывают три варианта.
Именно эти три основных характеристики указываются в конечном диагнозе, хотя врач учитывает, конечно, гораздо больше признаков – и возраст больного, и реакцию на физические нагрузки, и степень бронхиальной обструкции, и состояние окружающей больного среды, и основные триггеры.
Но это уже очень индивидуальные показатели и рассматривать подробно имеет смысл только основные.
Виды астмы по причине возникновения
Астму могут вызвать самые разные причины, но создавать для каждой свой отдельный подвид нерационально. Потому их выделяют всего три:
- Экзогенная, она же аллергическая, астма. Вызывается попаданием в организм аллергена, чаще всего через дыхательные пути. Это может быть пыльца растений, мельчайшие частицы шерсти животных, клещи, табачный дым, бытовая химия и множество других вариантов. Реже вызывается пищевыми аллергенами, среди которых встречаются яйца, арахис, рыба, цельное молоко и другие.
- Эндогенная. Приступ вызывают внутренние причины – инфекция, слишком холодный воздух, стресс, неблагоприятная экологическая обстановка, снижение иммунитета. Изначально развивается, как правило, вследствие запущенной инфекции дыхательных путей.
- Смешанная. При смешанной астме приступы возникают в ответ на попадания аллергена так же часто, как в ответ на внутренние факторы. Причиной её обычно становится генетическая предрасположенность к астме, которая выявилась после тяжело протекавшего воспалительного заболевания.
Помимо основных трёх видов, существуют также варианты астмы, которые выделяются в отдельные группы, поскольку наблюдаются достаточно часто, но не могут быть отнесены к остальным. Это:
- Профессиональная. Технически сходна с аллергической, но развивается у людей, у которых изначально нет аллергии, при долгом контакте с аллергенами. Работники библиотек (книжная пыль), зоотехники (шерсть животных), садоводы, фермеры, флористы (пыльца растений), врачи и фармацевты (агрессивные дезинфицирующие растворы) часто приобретают профессиональную астму за десять лет работы на одном месте.
- Бронхиальная физического напряжения. Возникает у больных с очень чувствительными лёгкими – приступ развивается либо во время физического напряжения, либо непосредственно после него. Интересно, что у людей с предрасположенностью к астме может наблюдаться такой же эффект, но лечение нужно разное и первый вариант считается куда более опасным.
- Аспириновая. Также сходна с аллергической, но развивается у шести процентов астматиков, потому выделена в отдельную группу. При ней в качестве аллергена выступают нестероидные противовоспалительные средства – в частности, аспирин. Течение болезни обычно тяжёлое.
- Кашлевая. Самая мало изученная форма, которая наблюдается у десяти процентов больных. Дыхание при бронхиальной астме такого типа не затруднено, но при этом больной страдает от кашля, который может мучить него несколько месяцев подряд. Кашель сухой, без отделения мокроты (несмотря на то, что в лёгких она присутствует), возникает в форме приступа в тех условиях, в каких обычный больной начал бы задыхаться. В зависимости от причины приступа выделяют аллергическую форму кашлевой астмы и форму напряжения.
Бронхиальная астма — это болезнь, которая, если не учитывать кашлевую форму, всегда имеет одни и те же симптомы. Выраженность их зависит от стадии развития.
https://youtube.com/watch?v=bMgV_3v2o2g
Опыт других людей
Бронхиальная астма – это хроническое заболевание дыхательных путей, которое характеризуется приступами удушья, одышки, кашля и свистящего дыхания. Люди, столкнувшиеся с этим заболеванием, описывают его как чувство удушья и страха перед потерей контроля над дыханием. Для точной диагностики астмы необходимо провести специальные тесты на функцию легких и аллергические пробы. Лечение бронхиальной астмы включает в себя применение противовоспалительных препаратов, бронходилататоров и соблюдение рекомендаций по изменению образа жизни. Важно помнить, что регулярное наблюдение у врача и соблюдение предписанного лечения помогут контролировать симптомы и улучшить качество жизни пациента.
Стадии астмы по тяжести течения
Признаки астмы таковы, что врачи давно уже научились судить их по объективным критериям и выделять стадии развития болезни:
- Интермиттирующая бронхиальная астма, она же первая ступень. Приступы возникают реже, чем раз в неделю, приступы в ночное время реже, чем два раза в неделю, ОФВ (объем формированного выдоха) более восьмидесяти процентов от нормального.
- Лёгкая персистирующая, она же вторая ступень. Приступы возникают чаще раза в неделю, ночные чаще двух раз в месяц. ОФВ все ещё более восьмидесяти процентов от нормального, но больной страдает от нарушений сна и общей слабости.
- Средняя персистирующая, она же третья ступень. Приступы возникают ежедневно, ночные чаще раза в неделю, ОФВ понижается до шестидесяти процентов. Нарушения сна становятся серьёзнее, больной постоянно утомлён.
- Тяжёлая персистирующая, она же четвёртая. Тяжёлое течение – приступы ежедневно и практически каждую ночь, ОФВ падает ниже шестидесяти процентов. Больной не только утомлён, но также страдает от ограничения в подвижности во время приступов, поскольку удушье слишком сильно.
Объем форсированного выдоха – показатель, который получают при спирометрии. Больному предлагают выдохнуть с силой в специальный прибор. Если бронхи забиты слизью и сужены, естественно, что сила выдоха будет меньше, чем у здорового человека.
Проявления бронхиальной астмы купируются даже на последней стадии, но только если позволяет уровень контроля заболевания.

Виды астмы по уровню контроля
Когда больной приходит к врачу первый раз, то получает диагноз, в котором выделена степень тяжести болезни. Но когда он приходит в следующие разы, то она уже не имеет значения – вместо неё врач теперь определяет уровень контроля над астмой.
Их всего три:
- Контролируемая. После начала активной терапии приступы наблюдаются реже двух раз в неделю, ночные отсутствуют полностью, двигательная активность не ограничена, ОФВ в пределах нормы, а необходимость использовать препараты для купирования приступов отсутствует.
- Контролируемая частично. В этом случае ОФВ находится ниже восьмидесяти процентов от нормы, а какой-то из признаков астмы встречается чаще, чем нужно при контролируемом варианте – например, приступы случаются чаще двух раз в неделю.
- Неконтролируемая. ОВФ меньше восьмидесяти процентов, приступов больше двух, ночью больной просыпается из-за симптомов болезни, активность ограничена, препараты для спешного купирования используются чаще двух раз в неделю.
Астма лёгких может быть неконтролируемой по разным причинам. Возможно:
- больной пренебрегает стандартами лечения – не выполняет назначения;
- больному был поставлен ошибочный диагноз, у него не хроническая астма, а другое заболевание;
- больного нельзя вылечить из-за специфических особенностей его организма – например, рецепторы менее чувствительны к терапии.
По итогам больного либо выводят на стойкую или нестойкую ремиссию (больше месяца контролируемое течение), либо пытаются вывести из обострения, что отображается в заключении врача.
В результате сочетания всех ступеней классификации, диагноз звучит, например, так: «бронхиальная астма, аспириновая, лёгкое течение, нестойкая ремиссия».
Как проявляется астма и чем она чревата
Основной симптом при бронхиальной астме – это, собственно, астматический приступ, возникающий при контакте с аллергеном, при заражении инфекцией, при физическом напряжении, при стрессе, смене погоды, попытке дышать слишком холодным воздухом. Проходит он в три этапа:
- Предвестники. Обычно это резкий отёк слизистой – больной теряет возможность дышать носом, тот забит прозрачной слизью. Часто присоединяется чихание.
- Разгар. Больной ощущает стеснённость в грудной клетке – не получается нормально вдохнуть. Потому вдох получается короткий, поверхностный, а выдох долгий и шумный. Хрипы при бронхиальной астме сопутствуют каждому приступу, часто больной пытается отхаркивать мокроту. Лицо отливает синевой, вздуваются вены на шее. Больной стремится сесть, наклонившись вперёд, поставив локти на колени. При попытке простучать грудную клетку звук громкий и низкий. При аускультации (попытке прослушать лёгкие) слышны сухие свистящие хрипы.
- Затухание. Постепенно приступ сходит на нет – либо при помощи медикаментов, либо сам по себе. Начинает отходить мокрота, больной снова может дышать.
Вне приступов ведущий симптом – свистящие хрипы, которые можно уловить в дыхании. Помимо них, можно заметить аллергические реакции, одышку при физической активности, плохой сон, частая простуда.
Если приступы не удаётся купировать на постоянной основе, у больного со временем могут развиться:
- эмфизема лёгких – внутри лёгких образуются пустоты, не участвующие в дыхании, заполненные воздухом, из-за чего больной начинает страдать одышкой, кашлем с кровью;
- сердечная недостаточность – всё та же одышка, к которой прибавляются аритмия, тахикардия, симптомы недостатка кислорода, боли в сердце;
- астматический статус – воздух свободно попадёт в лёгкие, но не может из них выйти, что чревато удушьем, болью, комой, а в конце летальным исходом.
Именно поэтому так важно вовремя отследить симптомы и лечение бронхиальной астмы начать незамедлительно.
Диагностика
Схема лечения назначается больному после всесторонней диагностики, в которую входят:
- спирометрия и пикфлоуметрия – исследования, позволяющие определить, насколько сократился объем лёгких;
- общие анализы крови и мокроты – позволяют составить представление об общем состоянии организма и оценить протекающий в нём воспалительный процесс;
- рентген – позволяет выяснить, как выглядят лёгкие изнутри, нет ли внутри них пустот, свидетельствующих об эмфиземе;
- ЭКГ – позволяет определить, не развивается ли у больного сердечная недостаточность;
- бронхоскопия – позволяет буквально заглянуть в лёгкие.
Конечно, не обходится без сбора анамнеза, простукивания и выслушивания грудной клетки. При этом чем полнее больной сможет ответить на вопросы врача, тем лучше.
Как лечить бронхиальную астму
Терапия при астме идёт по трём направлениям:
- купирование приступа – наиболее актуально на ранних стадиях, когда ничего другого, по сути, больному от лечения и не требуется;
- поддержание воспаления на одном, низком, уровне – препараты для этого используются другие, их называют «базисные», и чем тяжелее стадия, тем больше их требуется;
- поддержание общего состояния здоровья – в эту графу входят все мероприятия, которые призваны улучшить качество жизни больного, но не являются медикаментами.
Среди лекарственных препаратов для астматиков выделяют:
- Β-адреномиметики короткого действия. Расширяют бронхи на короткий период времени, улучшая проходимость – в результате во время приступа больной снова может дышать. Выпускаются в виде аэрозолей.
- Β-адреномиметики длительного действия. Оказывают тот же эффект, но в более продолжительно. Также выпускаются в виде аэрозолей, становятся частью базисной терапии.
- Холинолитики. Не расширяют бронхи, а снимают спазм, в результате чего облегчается проход по лёгким воздуха. Применяются во время приступа.
Всё это – бронхолитики. Интересно, что эффект от них примерно один и тот же, а вот пути, которыми он достигается, разные. Это полезно, поскольку организм постепенно привыкает к конкретному лекарству и его нужно менять на другое, с иным принципом действия.
- Глюкокортикостероиды (ГКС). Противовоспалительные средства гормональной природы, снимающие попутно отёк и уменьшающие чувствительность к аллергену. Также применяются в виде аэрозолей, используются в качестве базисных.
- Муколитики. Применяются в базисной терапии, разжижают мокроту, что способствует её выводу из организма.
Существуют и другие противовоспалительные средства, снижающие риск развития осложнений, но, поскольку действуют они похоже на глюкокортикостероиды, описывать их мало смысла.
Любопытнее понять, как актуальность лечения одними препаратами дополняется актуальность других по ходу изменения тяжести астмы:
- На первой стадии применяется один бронхолитик для снятия приступов.
- На второй стадии к бронхолитику добавляется один базисный препарат – чаще всего из числа ГКС.
- На третьей стадии базисных лекарств уже два, причём комбинация их строго индивидуальна и начинается лечение с самых небольших их доз – это замедляет привыкание и отодвигает момент, когда препараты придётся менять.
- На четвёртой стадии требуется три базисных лекарства, плюс бронхолитик, плюс тщательное отслеживание состояния здоровья у врача.
Помимо медикаментов, применяются и другие средства, среди которых прежде всего гипоаллергенный быт.
- Исключаются все источники аллергена в доме – животные отдаются родным, растения раздаются в добрые руки, агрессивная химия заменяется на натуральные средства, синтетическая одежда меняется на хлопковую и льняную.
- Каждый день проводится влажная уборка – это актуально для астматиков, у которых аллергия на домашнюю пыль, а также для тех, у кого аллергия на растения весной и летом.
- Покупается увлажнитель воздуха, который облегчает дыхание в целом.
- Весной, летом и ранней осенью в сухую погоду окна держат закрытыми, открывают только после дождя, когда влажность прибивает пыльцу к земле.
- Из питания исключаются аллергены, если бронхиальная астма на них реагирует.
Если астма реагирует на воздух конкретного места (например, из-за его загрязнённости) разумным решением будет рассмотреть переезд в другую область.
Также всё, известное о бронхиальной астме, призывает дополнять схему лечения дополнительными средствами:
- Прогулки на свежем воздухе. Укрепляют иммунитет и организм в целом, облегчают дыхание. Полезно гулять в сосновом парке, где воздух напитан хвойным запахом. В сухие жаркие дни весны и лета от прогулок, впрочем, лучше воздержаться.
- Диета. Конечно, определение астмы подразумевает, что она не требует ограничений в еде, но чем здоровее организм в целом, тем проще ему справиться с проявлениями болезни. Рекомендуют обычно стандартную лечебную диету – есть пять раз в день, не превышая калорийность в две с половиной тысячи калорий. Отказаться от сладкого, жареного, острых специй, фастфуда. Предпочтение отдавать пареным, варёным, тушёным блюдам, овощам и фруктам, мясу. Вместо молока употреблять кисломолочные продукты.
- Минимальная зарядка. Также направлена на поддержание организма и для того, чтобы сбросить лишний вес, если он есть. Достаточно простой лечебной гимнастики по полчаса каждое утро – это поддержит организм в тонусе.
- Баня. Баня при астме считается полезной, если не переусердствовать. Тепло, горячий влажный воздух способствуют расширению сосудов и укреплению иммунитета.
Больным астмой противопоказана аромотерапия и ингаляции травами – они могут спровоцировать приступ. Вообще перед любым новым начинанием, вне зависимости от того, что это – что-то безобидное, вроде смены диеты на более здоровую или лечение в Китае – следует прежде всего посоветоваться с лечащим врачом.
Бронхиальная астма может быть выведена на состояние стойкой ремиссии, но только если больной обратился к врачу и выполняет все его советы, не забывая и не пренебрегая.
Аккуратность и оптимизм – основные помощники в борьбе за нормальное качество жизни.
Частые вопросы
Какая классификация бронхиальной астмы?
Существует 4 степени тяжести течения бронхиальной астмы: интермиттирующая, легкая персистирующая, средней тяжести персистирующая, тяжелая персистирующая. Симптомы возникают 1 раз в неделю или чаще, но реже 1 раза в день. Обострения заболевания могут нарушать активность и сон.
Какой симптом характерен для бронхиальной астмы?
Бронхиальная астма (БА) — это заболевание, характеризующееся хроническим воспалением дыхательных путей, наличием респираторных симптомов, таких как свистящие хрипы, одышка, заложенность в груди и кашель, которые варьируют по времени и интенсивности, и проявляются вместе с обструкцией (сужением) дыхательных путей.
Какая диагностика астмы?
Диагностика бронхиальной астмы С этой целью используются 2 метода исследования: спирография, пикфлоуметрия.
Какое лечение назначают при бронхиальной астме?
В лечении бронхиальной астмы активно применяется физиотерапия: аэрозольтерапия (через ультразвуковой небулайзер), аэроионотерапия, магнитотерапия, лазеротерапия, электролечение, фонофорез, массаж, водолечение, закаливание, электросон, галотерапия (соляная пещера), солнечные ванны.
Полезные советы
СОВЕТ №1
При подозрении на бронхиальную астму обратитесь к врачу-пульмонологу для проведения комплексного обследования и установления точного диагноза.
СОВЕТ №2
Следите за своими триггерами (возбудителями) астмы, такими как пыль, пыльцы растений, дым, стресс и другие, и старайтесь избегать контакта с ними.
СОВЕТ №3
Регулярно принимайте назначенные врачом препараты для контроля симптомов и предотвращения обострений бронхиальной астмы.